口腔癌不開刀會好嗎?早期症狀、自我檢查、死亡率、治療方式
責任編輯:廖冠竣、陳盈竹
設計:林盟凱
口腔癌是什麼?高風險族群有哪些人?
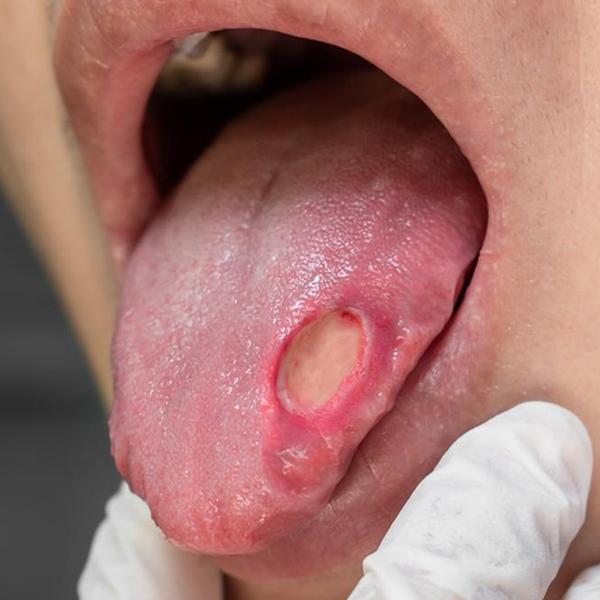
口腔癌是發生在口腔部位的惡性腫瘤,其中90%屬於鱗狀細胞癌。口腔的範圍包括唇、頰黏膜、牙齒、舌頭下方的口腔底部、前三分之二的舌頭、口腔頂部的前面部分(硬顎)、牙齦以及臼齒後方的小區域。在台灣,口腔癌好發的部位是舌頭及頰黏膜。口腔癌的發生原因主要與以下因素有關:
- 嚼食檳榔:檳榔是醫界公認的口腔致癌元兇,研究指出有吃檳榔的人會比不吃檳榔的口腔癌罹患率高出近30倍,因為檳榔所含有的檳榔鹼與檳榔素,一經入口咀嚼會發生硝化作用,而這些硝化作用所衍生的化學物質,以及作為配料的荖花當中的黃樟素,都是經過科學證實會誘發腫瘤的致癌成分。
- 吸菸:吸菸會產生7000多種化學物質,其中至少有70種是致癌物,因此吸菸也是口腔癌的重要危險因子。
- 喝酒:過量飲酒會增加口腔黏膜的通透性,使致癌物質更容易進入體內,因此過量飲酒也是口腔癌的危險因子。
口腔癌的早期症狀:白斑、潰瘍
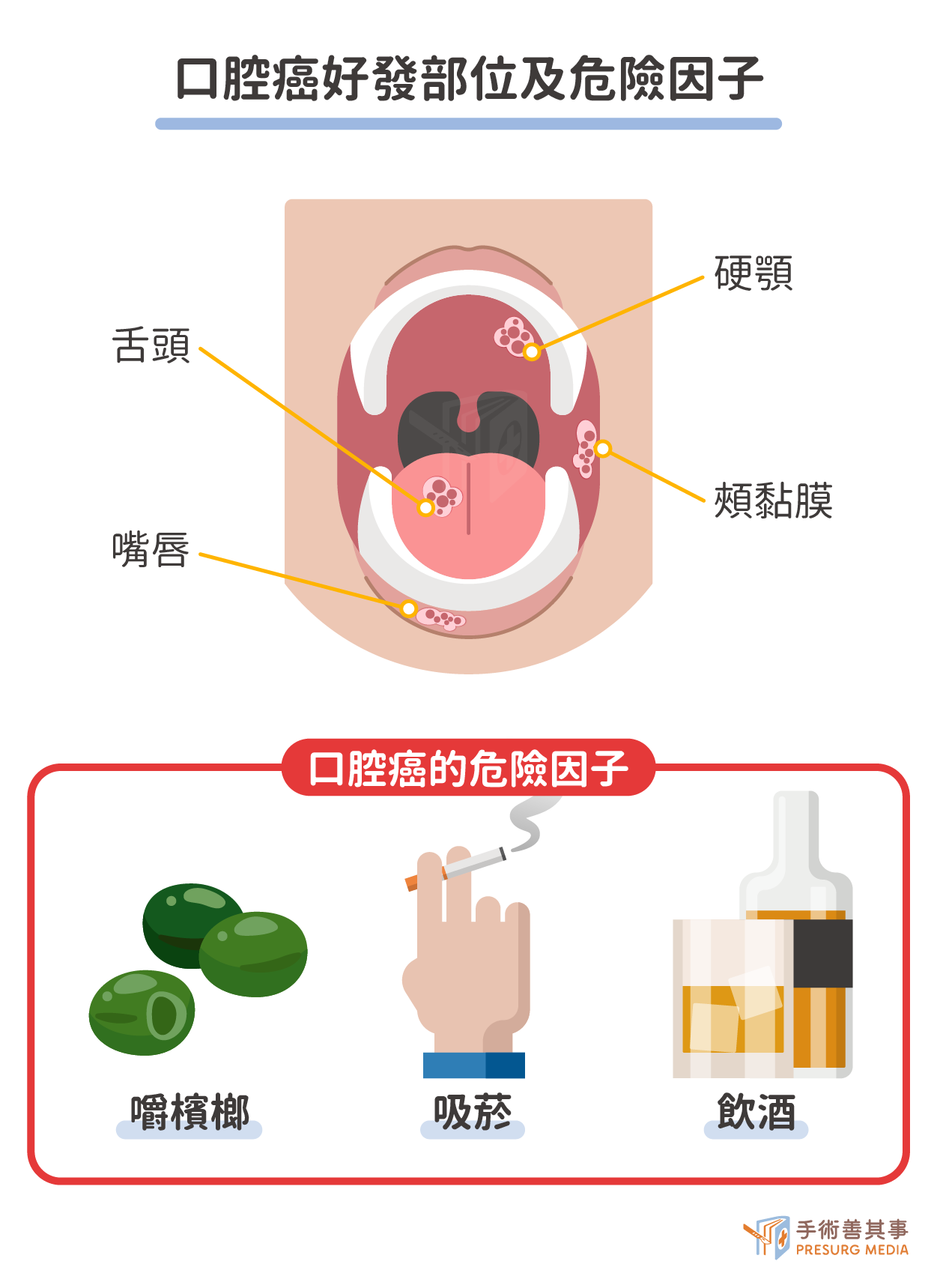
- 口腔黏膜顏色或形狀改變:口腔黏膜顏色變白、變紅、變褐或變黑,且無法抹去;口腔黏膜出現斑塊、結節、腫塊等形狀改變。
- 口腔潰瘍:口腔黏膜出現潰瘍,超過兩週以上未癒合。
- 腫塊:口內或頸部出現不明原因的腫塊。
- 疼痛或麻木感:口腔內或附近出現不明原因的疼痛或麻木感。
- 張口困難:牙關緊閉,張口困難。
- 吞嚥或咀嚼困難:吞嚥或咀嚼時感到困難或疼痛。
- 其他症狀:牙齦腫脹、拔牙傷口不癒合、聲音嘶啞、耳鳴等。
口腔癌會對患者的健康造成嚴重影響。口腔癌的治療可能會導致患者出現面部毀損、言語困難、吞嚥困難等後遺症,嚴重影響患者的日常生活和社交能力。據統計,台灣每年約有8,000人罹患口腔癌,其中約5,000人死亡,五年醫療費用平均為新台幣100萬元以上,疾病負擔相當重。
自我檢查
口腔癌自我檢查可以趁著刷牙時進行,檢查重點包括以下四個部位:
- 嘴唇:用手指把下唇拉下,檢查顏色與組織,上唇也同樣翻開檢查。正常情況下,嘴唇顏色應為粉紅色,表面光滑,無斑點、潰瘍等異常。
- 兩頰內側:用手指扳開內側,檢查是否有紅、白或深色斑點。正常情況下,兩頰內側顏色應為粉紅色,表面光滑,無斑點、潰瘍等異常。
- 舌頭:將頭往後仰、嘴巴張大,檢查顏色有無異樣,或有無硬塊,再把舌頭由嘴巴左端移到右端,檢查其靈活程度,同時檢查舌頭兩側。正常情況下,舌頭顏色應為粉紅色,表面光滑,無斑點、潰瘍等異常。
- 口腔底:以一隻手指觸摸口腔底部,檢查有無異常的硬塊。正常情況下,口腔底部顏色應為粉紅色,表面光滑,無斑點、潰瘍等異常。
診斷方式
口腔癌的早期診斷和治療至關重要。因此,民眾應養成良好的口腔衛生習慣,定期接受口腔檢查,及早發現和治療口腔癌。國民健康署建議 30 歲以上有嚼檳榔、吸菸習慣者,以及 18 歲以上原住民,每 2 年應接受 1 次口腔黏膜檢查。民眾可至健保特約具牙科、耳鼻喉科之醫療院所接受檢查。口腔癌的診斷方法主要包括以下幾種:
- 視診和觸診:醫師會用肉眼觀察口腔內是否有異常,並用手指觸摸口腔內是否有腫塊或硬塊。
- 口腔黏膜檢查:醫師會使用特殊染料塗抹口腔黏膜,以幫助識別癌前病變或早期癌症。根據台灣國民健康署的統計,每 440 名參加口腔黏膜檢查者中,即有 1 名為口腔癌,早期發現的口腔癌,五年存活率可達 80% 以上。
- 活體組織切片檢查:醫師會從口腔內可疑部位切取一小塊組織,在顯微鏡下檢查是否有癌細胞。
- 影像學檢查:如果懷疑口腔癌已經擴散到其他部位,醫師可能會安排影像學檢查,例如電腦斷層掃描(CT)、磁共振成像(MRI)或正子斷層掃描(PET)。
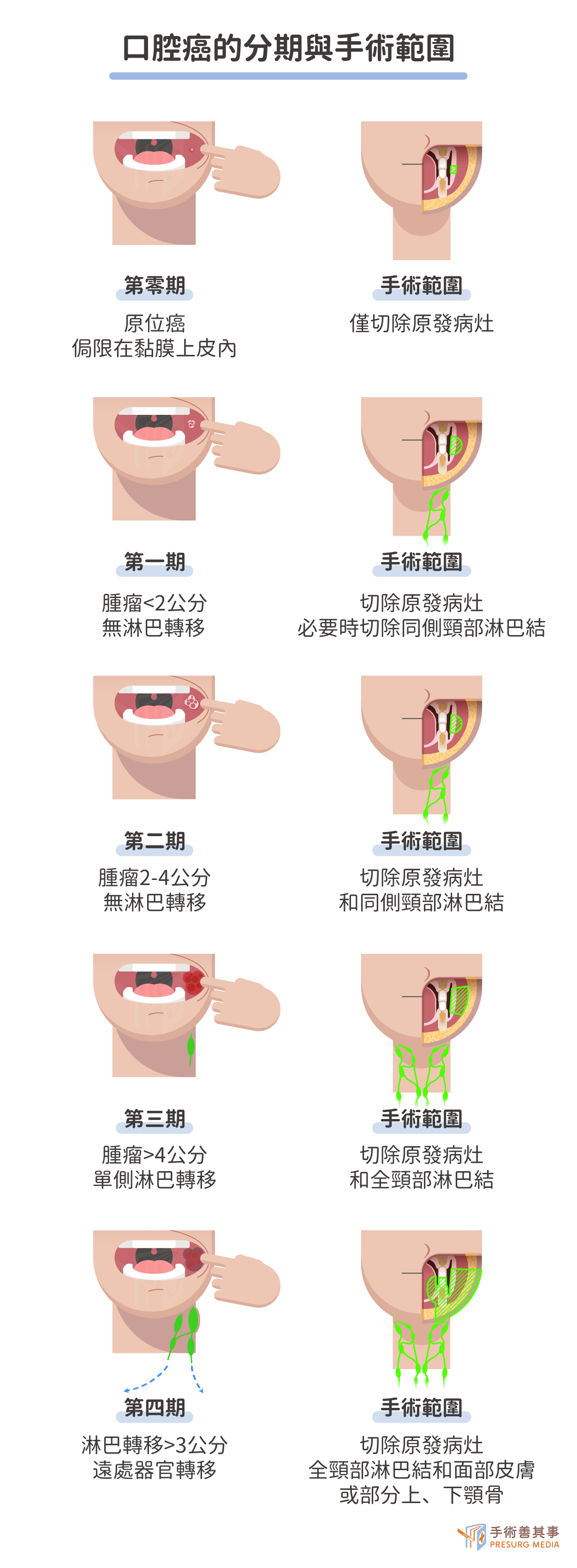
口腔癌的分期與手術範圍
手術切除是治療口腔癌的主要手段。手術的目標是徹底清除腫瘤,同時保留患者的正常功能和外觀,而手術範圍取決於口腔癌的期別和侵犯範圍:| 分期 | 腫瘤位置 | 手術範圍 |
|---|---|---|
| 第零期 | 即原位癌腫瘤細胞局限在口腔黏膜上皮內。 | 僅切除原發病灶 |
| 第一期 | 腫瘤的最長直徑小於或等於2公分,且無頸部淋巴結 ( 或遠隔 ) 轉移。 | 切除原發病灶,必要時可切除同側頸部淋巴結 |
| 第二期 | 腫瘤的最長直徑大於2公分但不大於4公分,且無頸部淋巴結 ( 或遠隔 ) 轉移。 | 切除原發病灶和同側頸部淋巴結 |
| 第三期 | 腫瘤的最長直徑大於4公分或已轉移到同側頸部一個淋巴結,此淋巴結之最長直徑不超過3公分。 | 切除原發病灶和全頸部淋巴結 |
| 第四期 | 癌症侵犯附近組織或淋巴轉移大於3公分者或已有遠處轉移者。 | 切除原發病灶、全頸部淋巴結和可能受累的組織,例如面部皮膚或部分上、下顎骨 |
手術併發症:出血、感染、傷口癒合不良、神經損傷、吞嚥困難、言語障礙、面部毀損。
頭頸部原位惡性腫瘤對周邊組織有著嚴重的侵犯影響,就像紫爆豪雨侵襲,只要一個區域開始無法抵擋雨勢,瞬間就會潰堤淹沒其他周邊地帶,所以頭頸部癌常有轉移至頭部、骨骼、胸腔或肺部等器官的可能,快速有效的搶救方式就是對病灶進行切除治療,切除部位按照腫瘤分佈與擴散位置劃定,保障病患生命安全。目前國內口腔醫學臨床要施以切除手術前與病患或家屬簽訂同意會說明指出切除部位,如果癌細胞進到淋巴擴散會斟酌進行頸部淋巴廓清術。
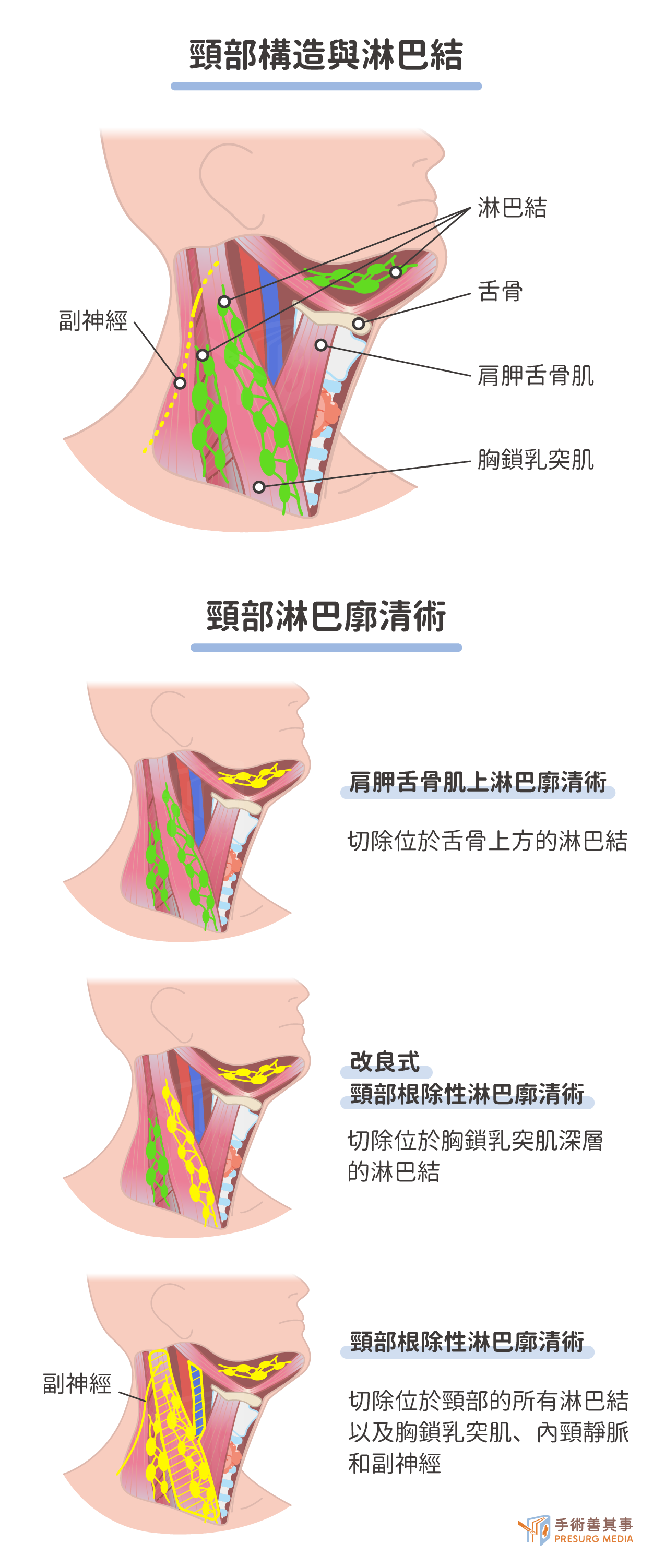
頸部淋巴廓清術
頸部淋巴廓清術是一種用於治療口腔癌的手術,其目的是切除可能含有癌細胞的淋巴結。淋巴結是免疫系統的一部分,它們可以幫助過濾體液並捕獲癌細胞。頸部淋巴廓清術有以下幾種方式:- 肩胛舌骨肌上淋巴廓清術:肩胛舌骨肌上淋巴廓清術切除位於舌骨上方的淋巴結。此類手術通常用於治療早期口腔癌,因為它具有創傷小、恢復快的優點。
- 改良式頸部根除性淋巴廓清術:改良式頸部根除性淋巴廓清術切除位於胸鎖乳突肌深層的淋巴結。此類手術通常用於治療晚期口腔癌,因為它可以切除更多的淋巴結。
- 頸部根除性淋巴結廓清術:頸部根除性淋巴結廓清術切除位於頸部的所有淋巴結以及胸鎖乳突肌、內頸靜脈和副神經。此類手術通常用於治療復發性口腔癌。
- 選擇性頸部淋巴廓清術:選擇性頸部淋巴廓清術僅切除根據影像學檢查有轉移可能性的淋巴結。此類手術通常用於治療具有淋巴結轉移高風險的口腔癌患者。
手術併發症:出血、感染、傷口癒合不良、神經損傷、淋巴水腫、吞嚥困難、語言障礙。
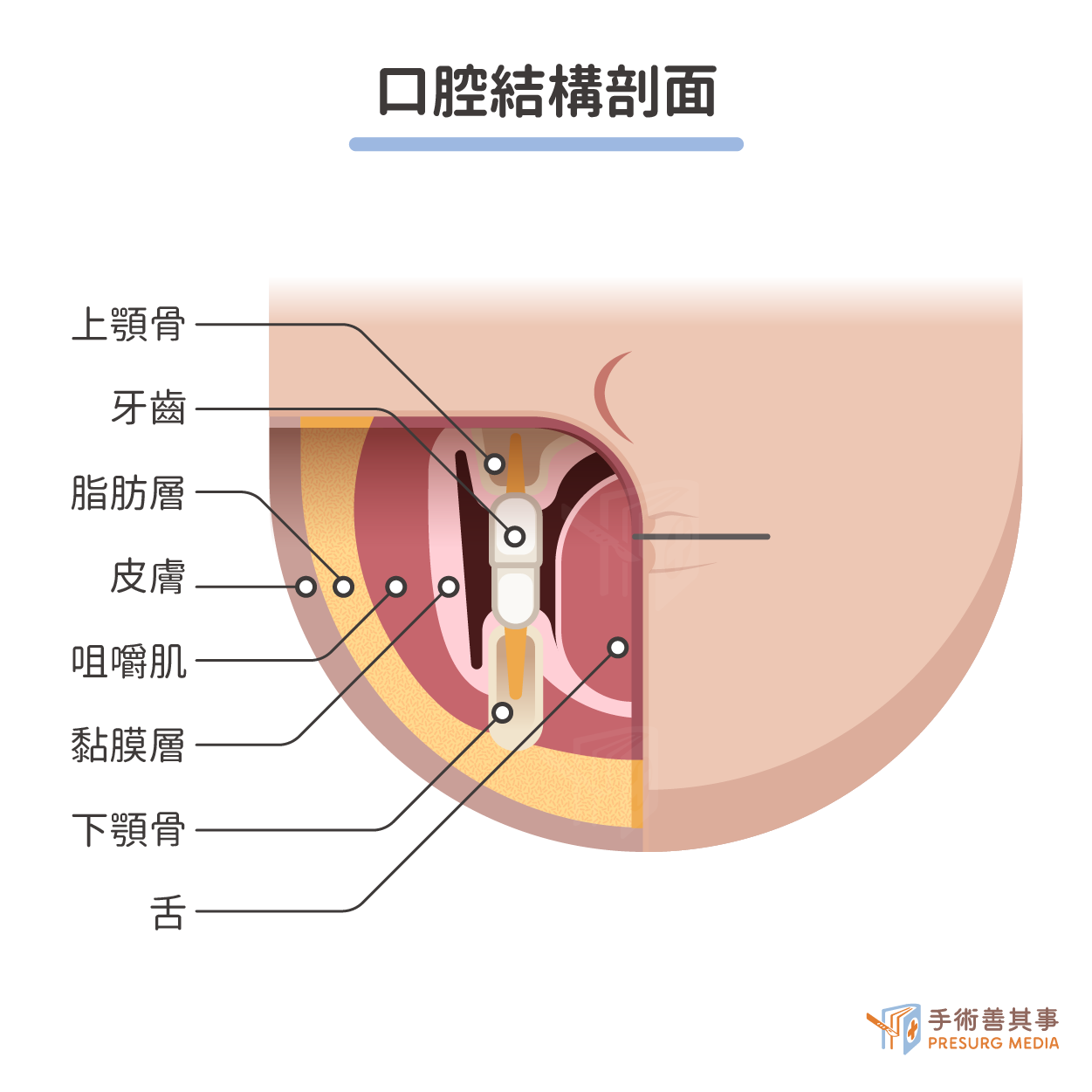
口腔癌重建手術能恢復多少?
- 缺損的範圍:決定需要切除多少的範圍。
- 腫瘤侵犯的程度:決定了重建的難度。如果腫瘤侵犯到骨骼,則需要進行深度重建。。
- 患者的全身狀況:如果患者的全身狀況良好,則可以選擇較複雜的重建方法。
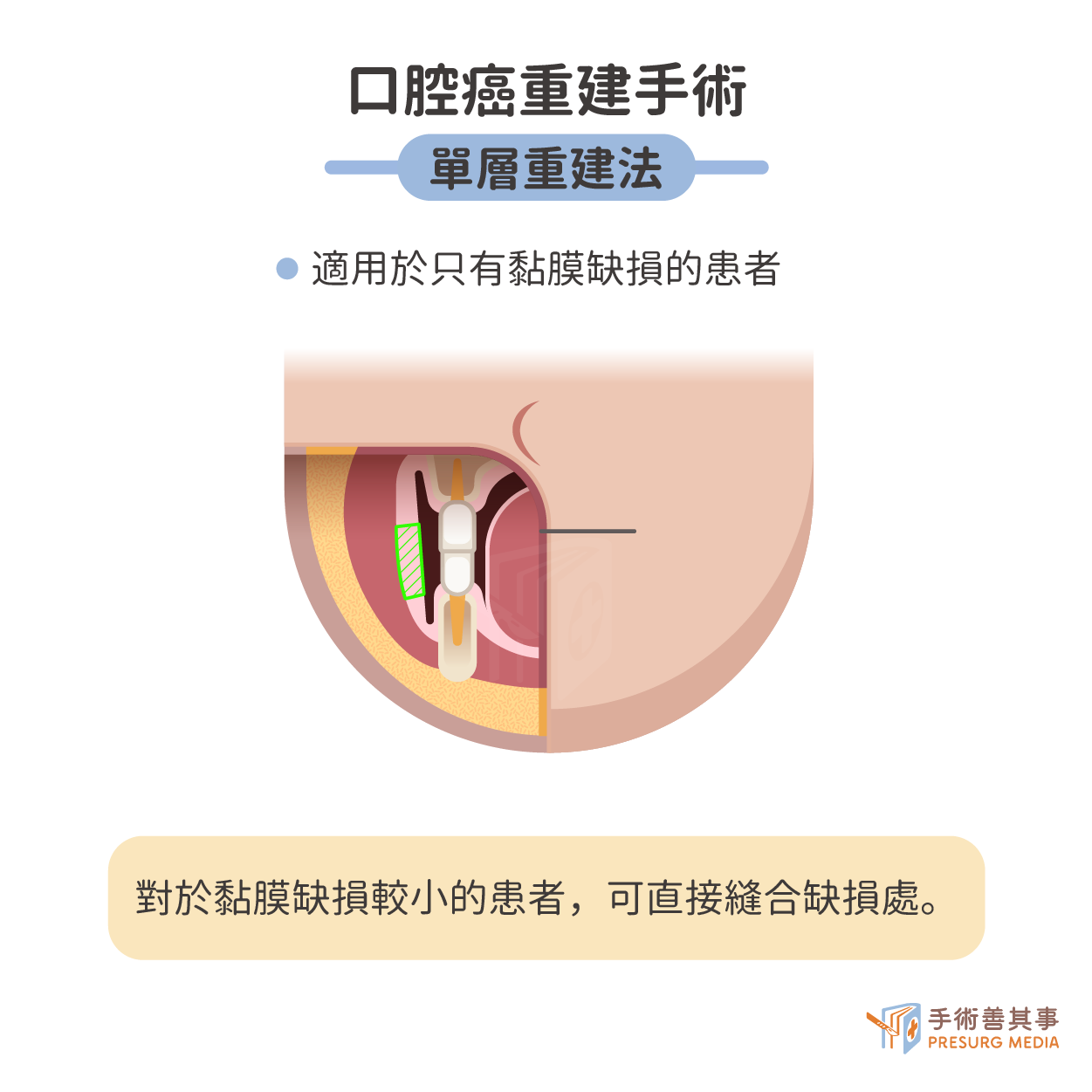
單層重建法:適用於口腔黏膜缺損較小的患者
- 優點:手術簡單、創傷小、恢復快,
- 缺點:適用範圍有限,可能出現張力過大、縫合困難等問題。
- 直接縫合:對於黏膜缺損較小的患者,可直接縫合缺損處。
- 皮瓣移植:將身體其他部位的皮膚或黏膜移植到口腔缺損處。
- 植皮:將口腔內其他部位的黏膜移植到口腔缺損處。
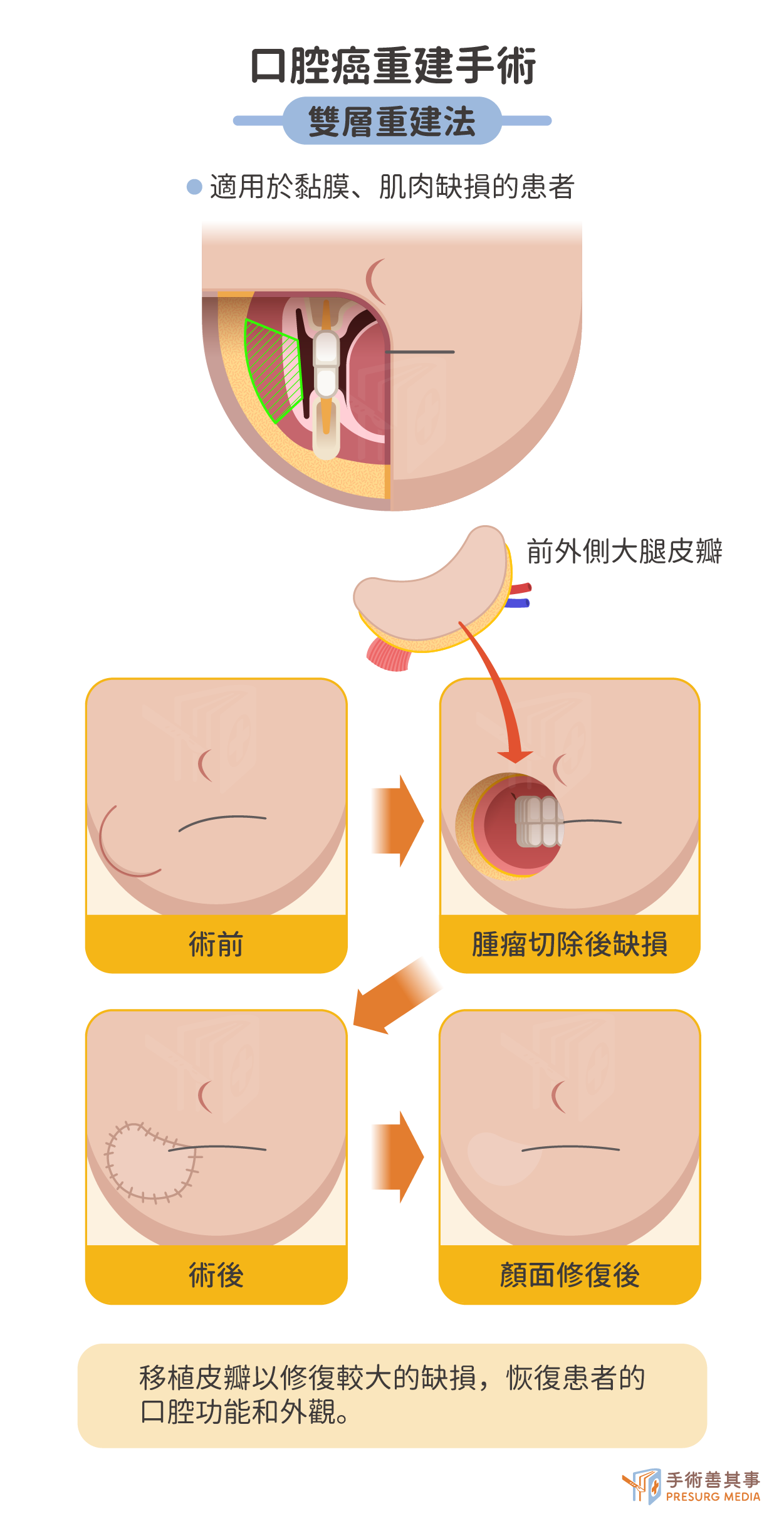
雙層重建法:適用於口腔黏膜和肌肉缺損的患者
- 優點:適用範圍廣、可以修復較大的缺損、可以恢復患者的口腔功能和外觀。
- 缺點:手術複雜、創傷較大、恢復較慢。
常用手術方法包括:
- 帶蒂皮瓣移植:將帶有血供的皮瓣移植到口腔缺損處。遠處皮瓣是指取自患者身體其他部位的皮瓣,例如胸大肌、前額軟組織、胸鎖乳突肌、頸闊肌、顳肌、背闊肌、斜方肌等。其中,胸大肌肌皮瓣使用最廣。
- 游離皮瓣移植:將切斷血供的皮瓣移植到口腔缺損處,並在顯微鏡下吻合血管。常用的游離皮瓣包括大腿皮瓣和前臂皮瓣。
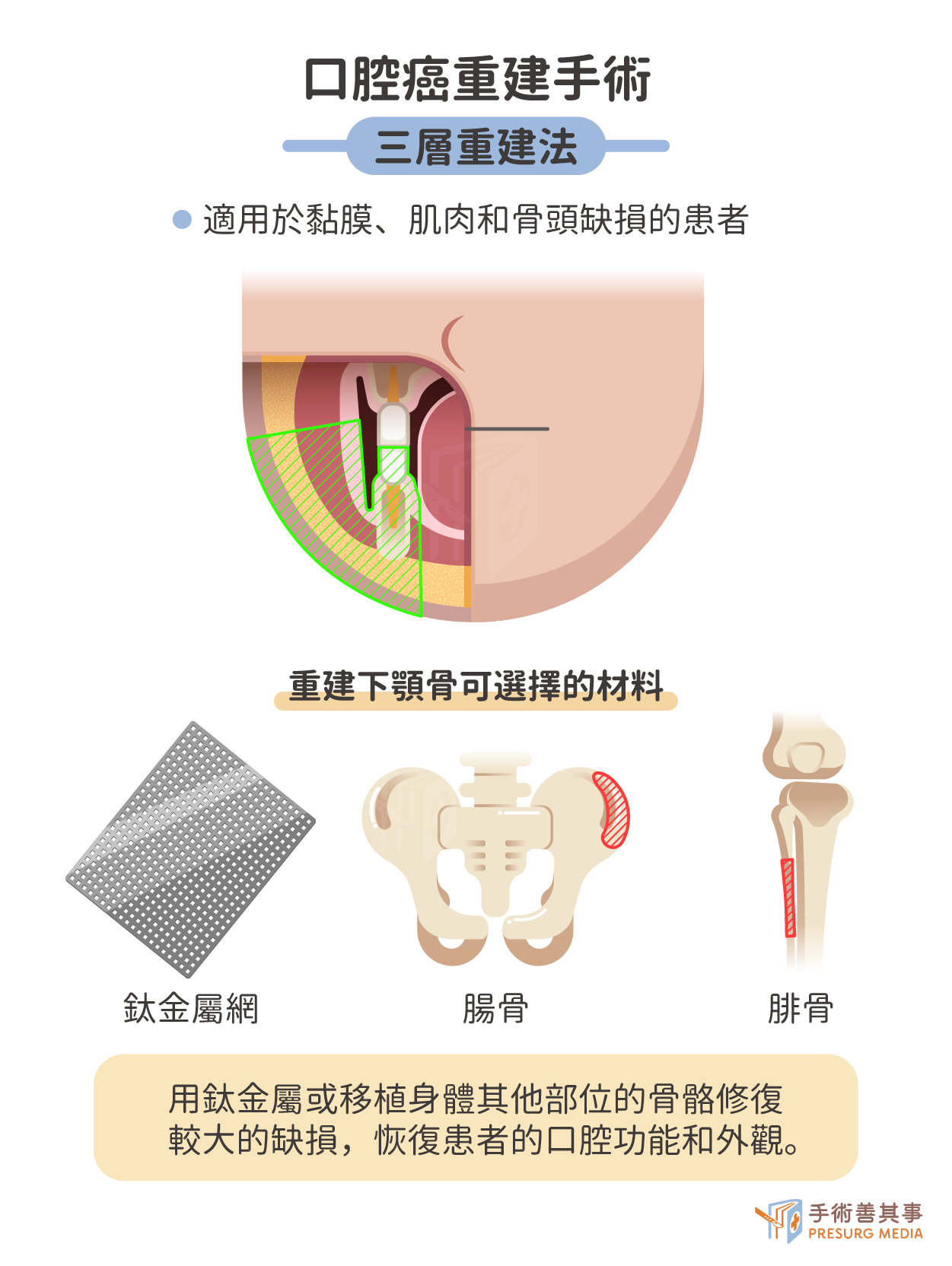
三層重建法:適用於口腔黏膜、肌肉和骨骼缺損的患者
- 優點:可以修復較大的缺損、可以恢復患者的口腔功能和外觀。
- 缺點:手術複雜、創傷較大、恢復較慢。
常用手術方法包括:
- 骨瓣移植:將身體其他部位的骨骼(如腸骨、腓骨)移植到口腔缺損處。
- 植入人工骨骼:將人工骨骼植入口腔缺損處。
- 鈦金屬重建:使用鈦金屬板或網等材料重建口腔缺損。鈦金屬鋼板不須自費,健保部分負擔,醫師會考慮以下四點,決定病患是要金屬骨板重建還是人骨重建:病患的年紀、原本口腔開合的大小、張口及進食功能、是否有植牙需要。
目前的顏面重建甚至包含顯微游離皮瓣手術,已經可以由健保給付支出,實際上病人並不太需要額外支付其他自費項目,住院則另外計算。而罹患口腔癌的病患經過評估需要進行顏面重建手術,以顯微皮瓣手術為例,手術後須住加護病房觀察一週,視皮瓣情況穩定可轉一般病房休養,基本上住院天數大約會到三週左右。
放射治療
放射治療是利用高能量的射線來殺死癌細胞。放射治療可以從體外進行,也可以將放射線源植入口腔內。放射治療適用於不同大小的口腔癌。對於第 1 期及第 2 期小的侷限性腫瘤,單獨手術切除或放射治療都是有效療法,治療率很高。但對於第 3 及第 4 期等晚期的病人,則可能須要合併手術及放射治療。
病患在行放射治療前都要會診牙科或口腔顎面外科醫師,評估牙齒及牙齦的狀況。如有厲害的牙齦疾病或蛀牙,則在治療前要先治療或拔牙。拔牙後要等齒槽傷口完全復原後才可開始放射治療。好的牙齒或可以修補的牙齒不一定要拔。放射治療會對口腔黏膜造成傷害,導致口腔乾燥、疼痛、潰瘍等症狀。為了保護口腔黏膜,患者在放射治療前應製作氟膠及牙托。
副作用:疲倦、皮膚乾燥、口腔潰瘍、吞嚥困難、唾液分泌減少、牙齒損壞、骨骼壞死。
化學治療
化學治療是利用藥物來殺死癌細胞。化學治療可以透過靜脈注射、口服或局部塗抹的方式進行。化學治療主要提供以下功能:
- 放射合併化療用於晚期、再發性、全身性轉移導致無法手術或手術失敗的患者,可以增加局部控制率、增加病人的存活率或提供暫時緩解。
- 較晚期之病例用於手術或放射治療前後的引導性或輔助療法,可以減少部分遠處器官轉移的機會。
由於化學治療無法治癒口腔癌,僅能暫時減緩癌細胞生長的數目及速度,但在使用期問常會造成患者不適及抵抗力下降等全身性後遺症,因此目前只能做到延長生命或扮演輔助性治療的角色。
副作用:噁心、嘔吐、食慾不振、掉髮、疲倦、貧血、感染。
質子治療
質子治療是一種放射治療技術,它使用質子束來殺死癌細胞。質子束是一種帶電粒子束,它可以穿透人體組織並在癌細胞處釋放能量。質子治療的優勢為可以減少對口腔黏膜、唾液腺、牙齒和骨骼的傷害,因此可以降低口腔乾燥、口臭、味覺改變、牙齒脫落和骨壞死等副作用的發生率。質子治療適用於不同大小的口腔癌。對於第 1 期及第 2 期小的侷限性腫瘤,質子治療可以作為單獨的治療方法。對於第 3 及第 4 期等晚期的病人,質子治療可以與手術和化學治療聯合使用。不過,目前健保尚未給付質子治療的費用,患者需自費新台幣300萬元。
口腔癌的預後
口腔癌的預後取決於多種因素,包括:
- 腫瘤的大小和位置
- 腫瘤的侵犯程度
- 患者的年齡和健康狀況
由於口腔曝露於外,因此口腔癌較容易直接被發現,也有利於早期診斷。只要在第1、2期接受適當的治療,5年的存活率可達70%至80%以上;若是延到第3、4期才治療,則治癒的機會將降至50%,甚至低於30%。
口腔癌術後照顧與飲食建議
口腔癌術後飲食照顧的原則包括:
- 提供足夠的熱量、蛋白質和維生素,以促進傷口癒合和維持患者的體力。
- 避免刺激性食物和調味品,以免引起口腔疼痛或不適。
- 根據患者的咀嚼和吞嚥能力,調整食物的質地和形態。
- 保持口腔衛生,防止感染。
飲食照顧
- 術後早期:患者可能無法正常進食,需要通過鼻胃管進行營養支持。在這個階段,飲食照顧的措施包括:
- 按照醫囑,定期通過鼻胃管注入營養液。
- 保持口腔清潔,可以使用開水或溫鹽水漱口。
- 開始進食
- 少量多餐,每天進食6-8次。
- 選擇質地軟嫩、容易咀嚼和吞嚥的食物,如流質、半流質或軟質食物。
- 避免刺激性食物和調味品,如辛辣、油膩、酸性食物等。
- 注意食物的溫度,避免過燙的食物。
- 促進唾液分泌:口腔癌術後,患者可能會出現口乾的症狀。為了促進唾液分泌,可以採取以下措施:
- 多喝水,每天至少攝入2000毫升。
- 咀嚼無糖口香糖。
- 食用酸味食物,如檸檬、番茄等。
- 保持口腔衛生:口腔癌術後,患者應注意保持口腔衛生,以防止感染。可以採取以下措施:
- 每天早晚刷牙,飯後漱口。
- 使用溫鹽水或漱口水漱口。
- 定期複診,檢查口腔情況。

特殊情況的飲食照顧
- 食慾不振或進食困難
- 將進食地點佈置成可以促進食慾的環境,如柔和的燈光、輕音樂等。
- 變換每日的菜色,嘗試新的菜單或烹調方法。
- 準備一些小餐包或小零嘴,當患者覺得想吃東西時可以馬上食用。
- 口乾
- 隨身攜帶開水,經常少量喝水。
- 選擇質地濕潤的食物,如羹、湯、水果等。
- 避免食用乾硬、油膩的食物。
- 口腔或喉嚨潰瘍疼痛
- 選擇質地軟嫩、刺激性小的食物。
- 將食物煮熟、煮軟或打成糊狀。
- 避免食用酸辣、油炸等刺激性食物。
- 味覺或嗅覺的改變
- 使用調味料來改變食物的味道,如:檸檬汁、蕃茄醬、醋、糖等。
- 添加香辛料,如:蔥、九層塔、芹菜、香菇、洋蔥、八角、當歸、肉桂等。
常見問題:口腔癌手術自費醫材能讓我恢復更好嗎?
A:由於顏面重建的手術範圍很大,僅以口腔癌術後重建為例
- 人工真皮:是一種用於修復口腔黏膜缺損的材料,有各種不同的廠商,價格也略有差異。
- 組織凝膠 TISSEEL:是一種用於止血和促進組織修復的材料,噴灑於缺損面及皮瓣重建處,能降低出血外,也可以加強組織修復的黏合度。
- 血流監測系統-都卜勒探頭:用於顯微手術後監測吻合血管通暢與否的儀器,可以幫助醫師及護理人員在術後進行皮瓣循環的監測,並採取措施防止皮瓣壞死。
文獻參考
口腔癌防治,衛福部國健署。認識口腔癌,高雄榮總。
口腔癌的症狀與自我檢查,台灣癌症基金會。
相關文章